青光眼簡介
它是你視野及視力喪失的疾病
什麼是青光眼?
- 青光眼是造成失明的原因之一,常見在超40歲的成年人,大約100個人有2人患有青光眼。若能早期診斷,青光眼造成的視力喪失幾乎都可以預防的。
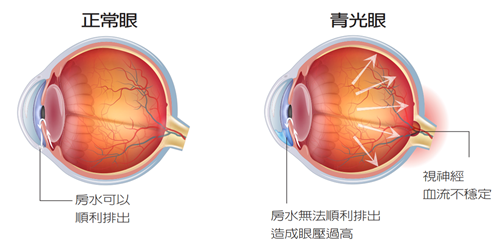
- 當我們看東西時,刺激視網膜,經由視神經傳導至大腦形成影像。視神經就如電纜一樣,內由上百萬的金屬絲組織而成,同時負責我們的周邊視野及敏銳的中心視野,青光眼會造成這些金屬絲的損害,使視野出現盲點。除非視神經已經受到很大傷害,我們很少會注意到周邊視野的盲點。
- 若整條視神經被破壞則會造成失明。很幸運地,如果能夠早期診斷及治療,則可預防視神經的破壞。防止失明或視神經之破壞,最重要的是早期診斷及治療。經由眼科專科醫師定期檢查可診斷是否有青光眼,所以對一個成年人而言,定期的眼科檢查是必須的。
病因與症狀
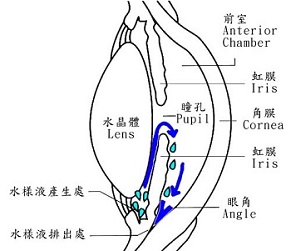
有4種造成通路阻塞的病因
 |
 |
-
若溝渠中有一張紙浮游至出口處,突然造成排水管阻塞則其內的水完全不能外流。在我們的眼睛,虹彩就如一張紙一樣,若壓迫外流管道便完全阻塞,則房水聚集,造成眼壓急聚上升。臨床上稱之為急性隅角閉鎖性青光眼。病人會因視力模糊、眼睛很痛、看電燈有光暈、噁心嘔吐,而迅速找眼科醫師就醫。除非很快的下降眼壓,否則在1~2天內會造成失明。這種型態的青光眼在我國極為常見。
-
近幾年來最常見的是慢性隅角開放性青光眼。外流的排水管道漸漸受沉積物的阻塞,這種非完全性的阻塞經過一段時間後才造成眼壓的緩慢上升。就如無形殺手一樣,病人常常在視神經受到嚴重損害後才曉得麻煩大了。因為病人沒有症狀,所以診斷這一型青光眼最好的方法是定期眼睛檢查。
-
在先天性青光眼外流的管道先天上製造不良,出生時房水外流即已受阻。因為嬰孩的眼睛組織較成年人具有彈性,當眼壓增加,眼球便被撐大。眼睛的前半部就如擋風玻璃上有霧一樣變得模糊,嬰孩變得怕光、流淚。雖然這種型態的青光眼少見,但是,如果小孩子有上述症狀或懷疑眼睛有問題,應迅速找眼科醫師就醫。
-
其他情況,諸如外傷、藥物、出血、腫瘤、發炎等有時也會阻塞外流管道,而造成眼壓的增高,統稱為續發性青光眼。
診斷與治療
-
經由眼科醫師定期的檢查,可早期診斷青光眼。絲毫不痛的眼壓檢查,只是青光眼檢查的諸多項目之一。另外利用眼底鏡,可以檢查眼睛後半部,看視神經是否受到破壞,有時也要檢查周邊視野看是否有盲點出現。如果有疑問時,需要進一步的檢查。
-
有時候,病人的眼壓高於正常範圍,但並無青光眼造成傷害的證據。有些人是能承受較高的眼壓而不會有視力的喪失,但這些病人,眼科醫師仍需考慮是否有其它危險因子,能夠造成青光眼而破壞神經。這些危險因子包括家人是否有青光眼,病人本身有糖尿病、貧血等等。眼科醫師會衡量這些危險因子的輕重而決定要治療病人,或只認為病人是疑似青光眼,來密切追蹤病人而不予治療。
治療
-
青光眼通常一天點眼2~4次或口服降眼壓藥可以控制。這些藥物可以增加眼前房液的排出或減少眼前房液的分泌。為了有效控制眼壓,藥物需規則且連續地服用。
-
任何種類的青光眼均須定期檢查,青光眼時好時壞,藥物亦需時時調整。一般而言,青光眼之破壞為不可逆的變化。眼藥水、口服藥和手術均是用來防止進一步的破壞,同時保存現有之視力。
-
然而治療有時會有副作用產生,有些眼藥水有刺激性引起眼睛紅、視力模糊或引起頭痛,這些副作用在點眼數週後會消失。有些藥水會影響脈搏、心跳和呼吸;口服藥會造成手腳指麻木感、頭昏、缺乏食慾、不良大便習慣和腎結石的發生,除非必要一般不開口服藥。如果有上述之副作用發生,應告知您的眼科醫師。
青光眼和您
-
能夠完全地依照醫師處方定時治療點眼,方能有效控制眼壓,治療不單是醫師的事,需要您的合作與配合。除非醫師允許,絕不能擅自停藥。要了解的是視力是您的,您必須負責點眼藥與定期檢查之責任。另外要告訴其它科醫師,您現在有點什麼眼藥水。
-
若沒辦法適應點眼藥或眼壓由點眼藥控制不良,則可考慮手術。有些只需不痛的雷射治療,有些則需開刀。很幸運的,現代青光眼手術方法,不管雷射或開刀很少造成嚴重之併發症。對大部份之青光眼病人而言,以手術處理均比讓視神經逐漸喪失功能來得安全。
青光眼高危險群自我檢測
青光眼高危險群自我檢測表(自我檢測內容)
|
自我檢測項目 |
是 |
否 |
|
年齡在40歲以上 |
||
|
有青光眼家族病史 |
||
|
夜間看東西視力變差、看燈光會出現紅暈現象 |
||
|
沒有明顯原因,但視力短期內越變越糟 |
||
|
有偏頭痛、手腳冰冷且血壓偏低者 |
||
|
是新陳代謝症候群者(高血壓、糖尿病、高血脂) |
||
|
高度近視(近視度數600度以上) |
||
|
遠視眼合併白內障 |
||
|
經常使用類固醇或精神科用藥 |
||
|
有眼球外傷、虹彩炎、葡萄膜炎、腫瘤或眼球內出血病史者 |
♥ 如果您勾選答案有任一項為<是>,建議就近至醫療院所進一步檢查,今後每年做一次眼睛的健康檢查。
 |
|
